ПЛЕВРИТ
Плеврит – это воспаление плевры, внешней оболочки легких. Плевра имеет два листка – наружный и внутренний, между ними имеется небольшая щель, так называемая плевральная полость.
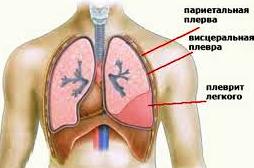
Плевриты условно разделяют на сухие (фибринозные) и выпотные (экссудативные). При "сухом" плевра набухает, утолщается, становится неровной.
При "экссудативном" в плевральной полости скапливается жидкость, которая может быть светлой, кровянистой или гнойной.
Под воздействием инфекционных агентов, аутоиммунных процессов или других факторов, имеющих значение в развитии плеврита, повышается проницаемость сосудов плевры — жидкая часть плазмы крови и белки просачиваются в плевральную полость. Если объем жидкости небольшой, она подвергается обратному всасыванию за исключением фибрина (белок крови). Он откладывается на листках плевры, вызывая их утолщение и шероховатость. Так формируется сухой (фибринозный) плеврит. Если объем жидкости значителен и не может полностью всосаться обратно, жидкость скапливается в плевральной полости. Так возникает экссудативный (выпотной) плеврит.
Плеврит чаще бывает односторонним, но может быть и двусторонним.
Возникновение плевритов инфекционной природы обусловлено возбудителями специфических (микобактерий туберкулеза, бледная трепонема) и неспецифических (пневмококки, стафилококки, кишечная палочка, вирусы, грибы и др. ) инфекций; возбудители проникают в плевру при нарушении ее полости.
Чаще всего плевриты развиваются на фоне заболеваний легких.
Частой причиной развития плеврита являются системные болезни соединительной ткани (ревматизм, системная красная волчанка и др.); новообразования; тромбоэмболия и тромбоз легочных артерий.
Патогенез большинства плевритов аллергический.
СИМПТОМЫ ПЛЕВРИТА
Сухой, или фибринозный, плеврит проявляет себя болью в боку, усиливающаяся при вдохе, кашле, которая уменьшается в положении на пораженном боку. Дыхание учащенное, поверхностное. Боль может распространяться в живот. Иногда наблюдается болезненная икота, боли при глотании. Общее состояние страдает незначительно. При экссудативном (выпотном) плеврите больные на фоне общего недомогания жалуются на сухой кашель, ощущают чувство тяжести, переполнения в пораженной стороне груди.
При значительном количестве экссудата (жидкости) появляется одышка, учащается пульс, больные принимают вынужденное положение на больном боку. Лицо приобретает синюшный оттенок, набухают шейные вены, выпячиваются межреберья в зоне скопления выпота.
Длительность течения заболевания определяются характером основного заболевания. Сухой плеврит, как правило, исчезает через несколько дней, экссудативный - через 2-3 недели, но в некоторых случаях может продолжаться длительное время.
Особенно тяжелое течение отмечается при гнойном процессе. Он характеризуется высоким подъемом температуры, большими колебаниями между утренней и вечерней, сильной потливостью, резкой слабостью, нарастающей одышкой, кашлем.
ДИАГНОСТИКА ПЛЕВРИТА
Сбор анамнеза (истории развития) заболевания
Общий осмотр (осмотр кожных покровов, грудной клетки, выслушивание легких с помощью фонендоскопа)
Анализ крови
Рентгенография органов грудной клетки – позволяет выявить изменения, характерные для плеврита.
Компьютерная томография (КТ) – позволяет более детально определить характер изменений в органах дыхания.
УЗИ плевральной полости (полость, образованная плеврой – внешней оболочкой легких): с помощью данного метода определяют наличие и количество жидкости в плевральной полости.
При наличии жидкости в плевральной полости проводят ее удаление путем прокола плевры специальной иглой и откачивают содержимое. Полученную жидкость исследуют на ее клеточный состав, что в ряде случаев помогает установить причину плеврита.
Торакоскопия – метод исследования, позволяющий осмотреть плевральную полость изнутри с помощью специального аппарата (торакоскоп). Во время процедуры можно взять биопсию (проводят забор небольшого кусочка наиболее поврежденного участка плевры с исследованием ее клеточного состава).
ЛЕЧЕНИЕ ПЛЕВРИТА
Комплексное лечение плеврита включает в себя:
антибактериальное лечение плевритов, носящих инфекционный и аллергический характер, - направленная химиотерапия при плевритах иного происхождения.
При плевритах, возникших после пневмонии применяют антибиотики широкого спектра действия (амоксиклав, амоксициллин, цефтриаксон, гентамицин, ).
Антибиотические и химиотерапевтические средства вводят внутримышечно или внутривенно, в случае необходимости - внутрь легкого.
Очищение плевральной полости от выпота, промывание противомикробными препаратами.
Применение лекарственных средств, ослабляющих аллергическое действие и противовоспалительных препаратов (производные салициловой кислоты, амидопирин др.). При туберкулезном и ревматическом поражении плевры эффективно использование преднизолона , назначают стрептомицин , фтивазид или тубазид , ПАСК.
Применение терапевтических способов, которые направлены на усиление защитно-иммунобиологических функций организма: соблюдение постельного режима в острой фазе, особый рацион, еда, насыщенная витаминами, с необходимым количеством протеинов (1,5-2 г на килограмм веса), ограничением жидкости и соли, внутривенные инъекции с аскорбиновой кислотой, витаминами В, капельницы плазмы, кислородолечение. При стихании заболевания применяют физические методы терапии: активная дыхательная гимнастика, массаж, применение ультразвука и электрофорез с хлористым кальцием по 10 - 15 процедур.
Лечение, направленное на устранение симптомов заболевания (компрессы, горчичники, противокашлевые препараты и т.д.). Для уменьшения болей растирают грудную клетку эфирными маслами пихты, сосны, эвкалипта, лаванды.
В сочетании с другими лекарствами может быть использована и фитотерапия (лечение травами). Только перед тем, как принимать тот или иной сбор, необходимо ознакомиться с противопоказаниями к травам, входящим в состав этого сбора в травнике.
Хирургическое лечение – удаление измененных участков плевры. Метод показан при хроническом гнойном плеврите (эмпиеме плевры).


